Thesis
海外の医療現場からの学び part2 英国の医療制度
約120日間に渡って日本を離れ、海外の医療現場を視察して回った。今回のレポートでは視察した医療制度の概要報告から日本への提言を述べてみたいと思う。
序章 なぜ今海外なのか
第一章 豪州の医療制度
第二章 英国の医療制度
終章 そして日本は
第二章 英国の医療制度
第一部 英国の概要
英国の人口は日本の約半分の6160万人程で、国の面積も日本の2/3程度である。高齢化率は16.0%で過去25年間に1.0%しか上昇していない。合計特殊出生率は1.96で、毎年10数万人が移民として他国から流入してくることもあり人口は増加傾向である。尚、EU諸国内ではビザが必要ないため、近年は年間の移民数の約半数がいわゆるA8と呼ばれる2004年にEUに加盟した東欧諸国であるが、元々植民地であったインドやパキスタン、南アフリカからの移民も多い。GDPはドイツ、フランスに次いで世界第6位である。ただ、19世紀後半に大英帝国が「世界の工場」として世界的な繁栄を謳歌したこともあり、英連邦と呼ばれるカナダやオーストラリア、ニュージーランドなどの国々には今も強い影響力を残している。サッカー・ラグビー・ゴルフ等イギリス発祥のスポーツも多く、そのような歴史的背景からの世界的影響力はGDP等の数字以上に大きく、同時に英国人の誇りともなっている。国家体制は伝統的な議院内閣制に基づく立憲君主制で、労働党と保守党の二大政党が定着している。英国は正式名称をグレートブリテン及び北アイルランド連合王国という通り、ロンドンがあるイングランドの他にスコットランド、ウェールズ、北アイルランドの4つの非独立国から成り立っており、医療制度も含めて各地域の自立性が尊重される傾向にある。日本人は混同しやすいが当地では重要な概念であるため、ここでの説明でも4つの地域を含んだ英国とその中のイングランドとで言葉を使い分けたい。但し、特に断りの無い場合は英国全体を指すものとする。
第二部 英国医療について
1.国民の健康
国民の平均寿命は79.1歳でOECD諸国平均の78.9歳を僅かに上回るが、同81歳を越えるフランス、イタリア、スペイン等の近隣欧州諸国とは水をあけられている。成人の喫煙率はOECD諸国平均以下であるが、喫煙者の中の女性の割合が48%と比較的高いのが特徴である。成人の肥満率は過去20年間で3倍程になっており、現在24%である。この数字はOECD諸国の中では米国、メキシコ、ニュージーランドに次いで多い。一方で、糖尿病の有病率は3.6%とOECD諸国平均の6.3%を大きく下回る。ただし近年の肥満率の増加は遅れて様々な疾患の有病率に表れると思われ、糖尿病についても今後油断はならない。尚、英国では後述するQOFの影響もあり子宮頚癌や乳癌に対するスクリーニングはOECD諸国平均を上回る割合で行われているが、5年生存率はいずれもOECD諸国平均を下回っている。全ての悪性腫瘍による死亡率が高いのはこの国のひとつの特徴ともいえる。
2.National Health Service(NHS:国民保健サービス)について
英国の医療制度を語ることはNHSを語ることと言い換えても過言ではあるまい。NHSは英国国営の医療制度であり、「ゆりかごから墓場まで」をスローガンに掲げた労働党政権下に1948年に創設された。NHSは130万人を擁する組織であり、世界でも中国人民解放軍、インド鉄道に次いで巨大な組織であると言われている。巨大であるが故にNHSは極めて「組織的」な構造となっている。現在は英国内の4つの非独立国毎に組織が分かれており似たような構造であるが、ここでは特にイングランドのNHSについて述べたい。
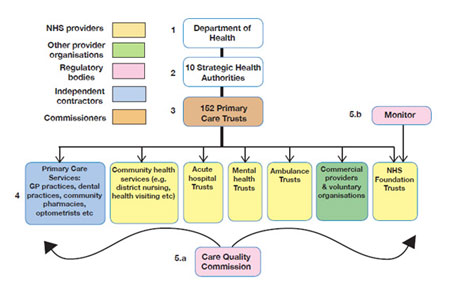
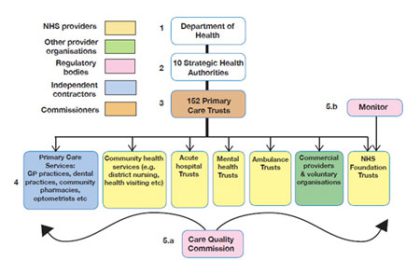
(図1:『A Junior Doctor’s Guide to the NHS』より)
英国保健省の下にはイングランド国内を10の地域に分け、その地域のPrimary Care Trust(PCT)を管理・監視するStrategic Health Authorities(SHA)が各々に置かれている。SHAは各地域のPCTやトラストからの報告をまとめ、保健省に上げると同時に各地域の保健計画を立てている。10の地域の中には更に細分化された地域単位があり、計152のPCTが地域に密着した保健サービスを行っている。PCTは例えばロンドンには30置かれており、各パートナー組織と密接に連携しながら地域医療の中心的役割を果たしている。またこのPCTが下部組織と共に予算の8割以上を消化している。PCTのパートナー組織としてはGPの診療所、救急総合病院、精神保健サービス、救急搬送部門などがあり、国から降りてきた予算の配分は各パートナーとの交渉の上に決定される。
保健省の下には他にも第三者機関として、これら医療サービスの質を監査するCare Quality Commission(CQC)、診療ガイドラインの策定にあたるNational Institute for Health and Clinical Excellence(NICE)やシンクタンク機能を果たすKing’s Fundがある。
他にもNHS directと呼ばれる国営の電話医療相談サービスがあり、24時間無料でベテランの看護師に医療相談をすることができる。
3.英国の病院
Acute hospital Trustというのは各地域の通常2~3の急性期総合病院の集合体である。英国の急性期病床の数は人口千人当たり2.6床でOECD諸国平均の3.8床を遥かに下回るが、近年他の国々と同様に病床数は徐々に減少傾向にある。基本的に民間保険医療を除き、英国では専門医が診療所をもつことは認められていない。そのためGPの2倍程の数に上る専門医は基本的にNHS病院に属している。またNHS病院数もイングランド全体で400程度であるため、日本の中小病院のような規模ではなく、各NHS病院がそれなりの規模の病院となっている。通常の診療の他にも医学生や若い医師の養成、そして高度先進医療を担うのもNHS病院の役割である。尚、英国の急性期総合病院は通称「NHS」と国民からは呼ばれている。
これらAcute hospital TrustやMental health Trustの中には一定の経済的な基準を満たすことでFoundation TrustとしてSHAやDHから独立した経営を行う組織として昇格できるようになった。ただしFoundation Trustにも一定の監視組織があることと、独立の代償に経済的な負荷がより大きくなることが定められているようである。
一方NHS外に私費診療を行う民間病院もある。こちらの規模はNHSほど大きくはないが、全室個室であったり医師を選択することが可能であったりと、NHSに比べて個々の患者のニーズを満たす医療が行われている。ただし、基本的には民間保険を保持していないと入院は難しく、施設の設備としてもNHSの方が整っているため、難解な疾患や大規模な治療はNHSで行われる傾向にある。しかしながらNHSと比してアクセスが容易で待機時間が少ないことは大きな魅力である。また基本的にはNHS病院の中にも民間保険を使用して私費診療患者として入院する病棟も存在しており、そのような患者を受け入れることは病院の経営にはプラスになっているようである。
尚、英国では人口100万人当たりのCT数は7.6で、MRI数は8.2であり、OECD諸国の平均(CT20.2、MRI11.0に)にどちらも満たない。特にCT数がMRI数を下回るのはOECD諸国では英国だけでOECD諸国の中では極めて少ない部類に入る。
4.英国の診療所
先述したように英国ではNHSの中で専門医の開業は認められておらず、GPの診療所のみが存在している。患者は基本的には地域のGP診療所に登録を行っており、登録されている診療所に予約をとってしか行くことができない。登録を行うのは地域住民または6ヶ月以上のビザを持っている滞在者で、登録を行っている限りNHSの全てのサービスを利用することが可能である。登録制度というのは一見柔軟性の少ない制度のように思えるが、実はよい面も多い。私が思うに最大の利点は全ての患者がどこかの診療所に登録されているため、地域医療の統計が極めて高いレベルで出ることだと思う。この統計を基にSHAやPCTは予算の配分から地域の重点医療までを決めて行くことができる。また、登録先の診療所を変えることも難しいことではないので、診療所のGPが肌に合わない場合は変更すればいいのである。当然、眼科など専門性の高い診療科の治療が明らかに必要な場合でもGPに行かなければならないことは手間ではある。ただ、患者が自分の健康状態を全て把握してもらえる医師を確保することがGP制度の肝であるため、そこは我慢ということであろう。尚、2009年4月よりGPから専門医の治療が必要と判断された場合、患者はNHS choiceというサイトを通して自ら病院を選択することも可能となった。ただし紹介先はあくまで病院であって民間医療保険を持っていない限り専門医個人を選べるという訳ではない。
診療所の医療を変えたのは2004年のQuality Outcome Framework(QOF)が導入されてからであろう。QOFは地域内の慢性疾患をもった患者に対する目標値(高血圧であれば目標血圧)を一定の割合で達成できた時に、診療所に与えられる成果報酬である。これには他にも子宮頚癌のスクリーニング実施率などの付加サービスや患者の満足度など患者体験等も含まれている。多くの診療所はこの目標値を達成しており、QOFが導入されて以降はGPの報酬も上昇し、現在も全収入の約15%は成果報酬によるものである。
大きなGPの診療所では他にも予防接種などの学校保健や麻薬などの薬物中毒、妊婦のケアなどをPCTからの指示を受けて地域のコミュニティケアを行っているところもある。またGPの診療所が集まったWalk In Center(WIC)という施設もPCTのひとつの地域内に数ヶ所設置されており、これは登録とは関係なく患者を受け入れ、Accident&Emergency(英国の救急)に患者が集中するのを防止する役割を果たしている。
一方、私費診療ではGPと専門医の診療所開設も認められている。NHSと比べて医師へのアクセスの問題が少ないため、私費診療で受診できるかかりつけのGPを持つ人もいるようである。(ただし、登録患者に対しての私費診療は認められていない。)専門医もNHSで数年働いた後から徐々に私費診療の診療所で勤務し、後には開業をすることもあり、まだ研修中の医師にとっては将来の強いインセンティブにもなっている。
5.医療提供者
医師の数は2000年には人口千人あたり1.9人であったのが深刻な医師不足が社会問題化したため2007年には人口千人あたり2.5人まで増えてきている。海外で研修を積んだ医師も多く総医師数の31.4%にも上るが、そのうちの更に30%はインド、次に南アフリカと続く。総医師数におけるGPの割合は28%でOECD諸国平均の33%に比して専門医の方が多い分布になっている。ただ以前はGPを希望する医学生は少なかったが、概して労働時間の少ない勤務スタイルや近年の報酬的な背景もあって、GPを志望する者は増加している。一方、看護師に関しても2000年の人口千人あたり9.2人から2007年には10.0人へと増えている。
英国では様々な分野で相互監視を行うシステムが構築されており、それは医療従事者においても同様である。GPであれば診療所内の電子化されたカルテを通して管理者やPCTは診療が適切であるかを監視することができる。また専門医であればコンサルタントという地位を維持するために学会に対する提出物等も多く、またコンサルタント同士でグループを形成し、相互にコーチングや人事考課を行うシステムも存在している。
給料については専門医や看護職員などNHS内部の職員はバンド制であり職種や資格、勤務年数により俸給表に従って決定するシステムである。医師は全診療科で共通であり、地域差もほぼ無く、患者の多いロンドンなど少し加算のある地域もあるが基本的に地域による報酬格差は少ない。また、GPの場合は雇用主であるか雇用者であるかによって変わる。雇用主は診療所の登録患者数による人頭割の報酬、成果報酬、その他健診などの付加的報酬の3つから報酬を得ることができる。一方、雇用者は俸給制である。雇用主は管理業務を行わなければならないが、同時に経営方法によっては収入も多い。平均的な雇用主の収入は年間11万£、雇用者は9万£程度である。いずれも私費診療が可能であるため、NHS外の報酬を得ることも可能である。
6.医療財政
総医療費の対GDP比はOECD諸国平均の8.9%を下回る8.4%であり、90年代後半の労働党ブレア政権による医師数の増加などの医療制度改革が行われるまでは6%台に抑えられていた。
国民一人当たりの医療支出はOECD諸国平均にほぼ等しいが、これは2000年以降年間4.7%(OECD諸国平均3.7%)の増加率で増えてきている。英国は公的医療支出の割合が高いことが特徴であり、OECD諸国平均の73%を上回る82%をカバーしている。そのこともあって所得による医療格差が非常に小さく、この国の医療におけるひとつの美点となっている。
予算の運営方式は基本的に包括式である。まず定められた予算はDHから各SHAに分割され、それから次に各PCTに振り分けられる。予算配分は前年度の実績を基に決定し、予算超過する場合などは都度PCTとTrust間での交渉となる。実際はPCTを通して全予算の85%が各Trustに分配されている。残りの15%はCQCやNICEなどで使用される。
第三部 英国の医療現場を視察して
2010年1月15日から2月1日の3週弱の間に、ロンドン市内近郊数か所の診療所と病院の視察を行った。以下に視察の感想を述べる。尚、訪問先は以下である。
診療所
・Somers Town Medical Centre
・Hurley Group GP surgeries
・Japan Green Medical center
・Dr. ITO clinic
・Mental health local service
病院
・St. Jones and Elizabeth Hospital
・Moorfields Eye Hospital (NHS)
・Royal Free hospital(NHS)
・St.Cristopher’s hospice
1.英国の診療所現場
英国の診療所は大別してGPの診療所と私費診療の診療所に分けられるが、何れも基本的には日本の診療所と比べて質素である。GPの診療所は地域や登録患者数によって規模が異なっており、私の訪れたロンドンの診療所も日本で言うコミュニティーセンターのような規模の場所もあれば小さなオフィス程度の規模の場所もあった。基本的にNHSに所属する診療所は患者が登録制であるため、大きな広告を使う必要もなく看板も非常に質素で本当に診療所があるのか疑いたくなる程である。
GPの診療所はたとえ大きな規模であっても画像検査機器はなく、それらは大抵地域の検査センターにアウトソーシングされている。診療所にあるのは受付と診察室、心電図や採血を行う簡単な検査室、加えてミーティングルームや事務スタッフの休憩室程度である。登録患者数は私の訪れた4箇所の診療所では少なくて3000人、多ければ15000人までとまちまちであった。15000人の診療所では同地域が比較的低所得者の多い地域であることもあり、医師の診察の他にも予防接種などの学校保健や薬物中毒の治療、若年の性教育部門など地域医療の課題に対応した構成となっていた。例えば同診療所の学校保健は同区内の約半分をカバーしているとのことである。地域特性や診療所によって医師の働き方にも変化が生まれるのは日本と同様である。また、GP自身も地域の保健医療や医療制度に非常に詳しく、診療行為そのものよりもシステムについての研究を行っている者も多いようであった。多くのGPがまるで医療事務のようにPCに向かって情報処理の作業を行っている姿を目の当たりにした。
ただGP診療所はどこも基本的に管理部門が充実している印象を受ける。医師や看護師など管理業務の責任者がおり、また医療事務が常に診療所や患者の情報を収集している。医療事務はchoose & bookというネットシステムを通して患者を病院に紹介し、返事が得られたら患者に連絡を行う。
私費診療所にも伺った。ロンドンには世界のDr街とも呼ばれるHarley Streetという私費診療所街がある。Harley Streetの外観はまさにありきたりなStreetで、一見診療所がその通りにあるのかも疑わしい。建物の中に入るとひとつの受付と待合室があり、奥は各診療所に分かれている。このHarley Streetでは前腕の再接合術や心臓移植等の高度な技術や設備が必要な治療まで行われているという。世界中から名医が集まるのも私費診療での診療所開設が認められているからこそであろう。
2.英国の病院現場
病院も診療所同様にNHSに属する病院と私費診療の病院とに大別される。NHS病院は高度先進医療を担っているが、外来や病棟など病院全体の雰囲気は日本のそれと非常に近い。外来の待合室には多くの診察待ちの患者が椅子に腰かけ今か今かと順番を待ち続けており、病院の玄関には多くの入院患者やその家族が出入りする。NHS病院は地域内に2~3ヶ所程しかないため基本的に規模も大きい。大きな建物の中には診療部門のみならず管理部門の部屋も数多くあり、事務作業を行っている医療秘書の数には驚かされる。そこで行われている情報や統計の処理は地域のPCTと共有され、今後の病院経営戦略に生かされるばかりか地域医療計画や病院予算にも反映される。ただ、そのような情報処理に人手をかけている反面、GP診療所とは違ってNHS病院の診療情報は電子化が進んでおらず、殆どの診療録はアナログである。これは私から見ると意外であったが、過去の記録の電子化のためにかかる人的労力は甚大なためなかなか進まないらしい。
救急部門も覗かせて頂いた。救急入り口から入るとトリアージブースがあるが、トリアージを行っていたのはNsではなくトリアージの訓練を受けた事務職員であった。よく言われることだが英国ではDrが遠い。風邪程度では診察予約を取ってくれず、電話での対応やNsの診察で終わることも多いのである。権限の移譲を行い、Drへのアクセスを制限することで無料である医療の適正化を図っているように思える。
私費診療病院にも伺った。私費診療病院はNHSより規模は小さいものの建物はお洒落で外来も混雑もしていないため、静かで落ち着きがある。病棟もすべて個室で、ホテルとまでいかずともそれに準ずる雰囲気である。余裕のある中で医療を受けたい患者には最適であろう。
英国ではホスピスにも2ヶ所訪問させて頂いた。最も驚いたことは2ヶ所とも患者の負担は全くないとのこと。運営費の約半額はNHSから、残りの半額はチャリティー財団からの寄付であるそうだ。ホスピスの上には家族用の宿泊所もあり、家族の宿泊費も無料とういから驚きである。英国ではこのようにチャリティーが文化風習として根付いていることを幾度となく感じさせられた。
第四部 英国医療の総括と課題
英国の医療制度のポイントは限りある資源をどう使うかにおかれていると言えよう。それは一括方式の予算運営やフリーアクセスを制限して医療従事者の労働負担を減らしている点から窺い知ることができる。一方でNHS directを通して患者の不安に対応している点は評価できる。また医療統計を通して地域を把握し、独自の医療計画を策定できることも大きなポイントである。当然大規模な情報処理のための人件費も非常に大きいと推測されるが、これらを鑑みても登録医制を通して地域医療の統計を残すことは医療制度の将来性を担保しているとも言えよう。ただし、フリーアクセス制限に関しては特に海外からの移住民からの評判は悪い。基本的には長いアクセスタイムが我慢できない人のための私費診療という位置づけである。いずれにせよ英国の医療制度における解決すべき大きな課題はアクセス制限の問題であろうと思う。
またGP診療所の診療報酬の仕組み上、日本と違い必ずしも患者を幸福にする必要がないため、医師も臨床上本当に必要な医療のみを行うことができるというメリットもある。
QOFは概ねメリットが多いという判断が一般的だが、政府の予想以上に達成率が高く、またGPの報酬に繋がることもあって、GPがQOFの項目にのみ固執している可能性もあり、制度内容の再検討も必要なようである。
常に試行錯誤を繰り返しながらNHSの組織体系が形成されてきた歴史は、医療現場の混乱も招いてきたと推測されるが、結果として現在のNHSの練りこまれた組織構造に繋がっている。同時にCQCやNICE等の第三者機関も充実しており、医療制度の安定感も高い。
終章 そして日本は
海外の医療制度を視察する中で、様々な日本の現行医療制度に対する示唆を得た。
豪州も英国も公私二本立ての医療保険制度が成り立っており、受益者負担というコンセプトが明確化されていて患者のコスト意識が高いと感じた。医療とはお金のかかるものという意識が根付いているのである。一方、日本の医療保険制度は国民皆保険で患者に一律の負担という優れた平等性を担保している反面、高額医療費給付制度や一時期の老人医療費無料化などもあり、患者のコスト意識は弱い。そのような感覚が救急のコンビニ受診やタクシー代わりの救急車使用など、救急医療の破綻を招いているとも思われる。また日本はOECD諸国の中で最も患者一人当たりの年間医療機関受診回数が多い。これは安全や安心に価値を置く国民性もあろうが、それにしても多すぎるのである。医者の技術料を始め診療報酬が安く設定されていることが、患者の窓口負担も減らし、結果的に受診回数を多くしている原因ともなっている。出来高払い制度も結果としてその原因になっていると言えるだろう。コスト意識という点では公私二本立ての医療保険制度も参考になりうると思われる。
また日本はCT/MRIの数もOECD諸国で最多である。いつでもどこでも高度な検査機器がすぐ身近にあるということは大きな安心に繋がる反面、それら検査機器が適正に配置され使用されているかというと疑問も残る。実際に私が働いていた時も頭部外傷は必ず頭部CTなどとルーチンワークとして決められており、無駄な検査を多く行ったような記憶がある。また診療所も検査機器を餌に患者を呼び込むような広告がなされることも多く、読影能力などの医師の技術に関しては診療報酬体系も含め議論の蚊帳の外である。
それでは必要な医療が行われているかというとそこもまたクエスチョンである。がん検診を例にとると、コストまで考慮に入れた上で有効性が証明されているものは乳がんのマンモグラフィーと子宮頚がんのみという報告があるが、乳がんに関してはOECD諸国中で下から二番目の実施率、子宮頚がんに関しては何と最下位なのである。子宮頚がんは100%予防可能ながんとも言われているが、必要箇所に適正な医療投資が行われているか端的に疑問を呈する好例ともいえる。
これらは我が国の医療統計の未整備及び統計を重視しない(できない)医療制度にもあると言える。先述したが医療統計に関してはイギリスでみたものに驚きを禁じ得なかった。患者登録制であるがために、各地域に詳細な統計が作られている。また統計や情報を重視し、そのために割かれているマンパワーは果てしない。情報開示は医療制度改善の第一歩になりうる。例えばどの医師が学会認定の専門医を持っているかなど明示することに決めればそこから患者の受療行動に影響し、やがては自由標榜も影を潜めることになりえる。
尚、今回訪れた各国ではフリーアクセスは認められていない。そのことは大病院の医療に余裕を持たせ、また開業医には自身の医療に責任を持たせる結果につながっている。しかしフリーアクセス是正には同時に診療所医療の質を担保する必要があり、現在の専門分化された医師養成システムの中では自由標榜が認められた診療所医療の質の担保は困難とも思われる。総合医を是認する風潮も必要であろうし、その数もまだまだ十分とは言えない。
また各国を回りその医療制度比較してみると、日本の医療制度は「いつでもどこでも誰でも」を目指してきたのだと思わざるをえなかった。そのことは日本の安全・安心に価値を置く文化風習にとてもマッチしていて、制度全体として日本国民には適した形であると思えた。この医療制度を今後の超高齢社会において十分運用可能であるものとするためには何からどう変えるべきなのか。日本という国家観、歴史観を今後も重視しながら考えてみたいと思う。
最後に、各国で遭遇した様々な価値観にも触れておきたい。フランスの田舎の駅でたまたま乗り継ぎを一緒に待っていたノルウェー人は、検査機器が少なくフランスまで治療を受けに行かなければならない自国の医療提供体制を嘆き、豪州で会ったペルー人の医師は給料が日本の1/5だと私を羨んだ。そのような国々の方々に遭遇する度に私は日本の医療提供体制を振り返り、それを改善しようとする自分自身にもう一度問いを投げかけざるを得なかった。三歩進んで二歩さがる。これからも何度も後ろを振り返りながらそれでも前に歩を進めて行きたいと思った。
<参考文献>
『イギリスの医療は問いかける』 森臨太郎
『アジアの医療保障制度』第一章オーストラリアの医療制度 丸山士行
冨岡慎一の論考
Thesis
-
- 2010/12/29
- 医療・福祉・介護
入塾の経緯から卒塾に向けての思い
-
日本の近代医療史を振り返る
-
- 2010/2/27
- 医療・福祉・介護
海外の医療現場からの学び part2 英国の医療制度
-
- 2010/2/26
- 医療・福祉・介護
海外の医療現場からの学び part1 豪州の医療制度
-
松下幸之助と私と人間の本質
-
- 2009/6/28
- 医療・福祉・介護
高齢者が生き甲斐と役割をもって生きる社会の実現に向けて
-
- 2009/4/28
- 国家観
現場を重視し個々を生かす国家へ
-
波間に漂泊する「弱者」
-
生きる根拠
Shinichi Tomioka

第29期
冨岡 慎一
とみおか・しんいち
WHOコンサルタント・広島大学 客員准教授/ことのはコラボレーションクリニック 代表(医師)
Mission
次世代に繋がる地域密着型医療の提供