Thesis
日本の近代医療史を振り返る
260年に渡る江戸幕府が遂に倒され、新しい明治の息吹と共に我が国の医療も西欧化が始まった。それからざっと140年。暗中模索、紆余曲折、阿鼻叫喚、百家争鳴を繰り返す中で今の医療制度は存在している。その歴史とは。
1.はじめに
現在、既に日本は世界一の超高齢大国である。そして今後30年以内に更に高齢者の数は増え続け、まさに人類史上前代未聞の超高齢社会を経験すると予想されている。日本の医療制度は今の体制を引き摺ったまま今後も機能し続けるのであろうか。
現在は過去の歴史の上に成り立っている。第二次世界大戦時の英国首相チャーチルは言った「過去を遠くまで振り返ることができれば、未来もそれだけ遠くまで見渡せるだろう」。この言葉のように過去の歴史を振り返ることが、未来を考える上でのひとつ大きなヒントになることは間違いがない。
このレポートでは20世紀以降の日本の医療に重きをおき、「国民の生活と健康」、病院や医師など「医療提供体制の整備」、国民皆保険成立を中心とした「医療保険制度」の3つの視点から振り返り、今後の医療を考えるうえでの資材を提供することを目的とする。3つの視点に分類したのは漠然と全体を俯瞰するよりも、この3つのストランドに分類することで理解の効率が高まるであろうという意図からである。
2.国民の生活と健康
20世紀前半の日本は明治から大正、昭和と、「坂の上の雲」の華々しい海外進出の時代から、軍部の台頭による戦争とその後の終戦を味わった激動の時代であった。また後半は戦後の復興から高度経済成長を経て世界第2位の経済大国に上り詰め、バブル経済の破綻と失われた10年を経験し現在に至っている。その間の国民生活と医療はどのように変遷していったのであろうか。
戦後、抗生物質が普及する1950年代までは我が国でも感染症が猛威を振るっており、死亡原因の第一はコレラや赤痢などの胃腸炎や結核が占め続けた。原因は抗生物資の未普及だけでなく、結核やジフテリアなどのワクチンも未だ世に出ていなかったこと、また上下水道や道路などのインフラの未整備や労働者の過酷な労働環境や労働条件、農村の医療過疎なども主な原因として挙げられる。
1901年の官営八幡製鉄所の操業に代表されるように、20世紀に入ると産業の中心はそれまでの家内工業から工場生産にシフトし、同時に工場労働者が増加する。その中心は繊維産業で労働力も女子や年少労働者が多勢を占め、過酷な労働条件から工場内では結核、脚気、トラコーマが広がった。解雇された労働者はたいてい出身地の農村に帰されたため、農村でも結核が蔓延する原因となる。そのような状況の中で労働者の暴動やストライキ、労働組合の結成も始まり、また1919年のヴェルサイユ条約により国際連盟と同時に国際労働機関が設立され、労働時間の1日8時間制限や就業最低年齢、失業に関しても規定がなされた。そういった国内外の状況に揺り動かされ、労働行政はその後時間をかけてゆっくりと労働者保護に傾いていくことになる。
1929年、世界大恐慌が日本に波及し昭和恐慌となる。そのため当時輸出総額の約4割を占めていた生糸の価格は暴落し、養蚕を副業としていた約4割の農家は大打撃を受けた。100万人を越える失業した工場労働者も農村に帰り、農村の窮乏は極まる。1932年の1000人あたり死亡率は市部13.78人に対して郡部は19.40人、特に乳幼児の死亡率や感染症の罹患率が高かった。そのような背景もあって同年から無医村などを中心に政府による出張診療や巡回診療、恩賜財団済生会や民間の施設事業も開始された。また医療確保のために産業組合運動のひとつとして生まれた医療利用組合が広まったのもこの頃である。これらの事業が推進された背後には、当時大陸への野心に傾いていた政府にとって農村は兵力の供給源でもあり、国防力充実のためにその体力増強を図りたいという隠れた思惑もあった。
その後の戦時下では国民の栄養状態も荒廃し、それゆえ戦争が終わってからすぐに国による栄養調査が開始される。終戦直後の1945年、まずは東京都民3500世帯で始められ、翌年には4都市19都府県に拡大された。この迅速な動きは諸外国からの緊急食糧援助を要請したいという政府の意図から開始されたものであるが、結果として1952年の栄養改善法制定に結びつき、以降全国で国が主導する国民栄養調査が行われるという流れとなった。尚、1947年時点での日本人の平均寿命は54歳で、この時点では死因の第3位までを結核や胃腸炎などの感染症がまだ占めている。
1950年代に入ると我が国でも抗生物質が広く普及し始め、感染症は激減。特に治療法が確立したコレラなどの胃腸炎で亡くなる人の数は、戦後40年以内にほぼみられなくなった。代わりに脳卒中が死因の第一位となり、悪性腫瘍や心疾患と併せて以降三大死因となる。これには朝鮮特需に始まり、特に1955年から70年代前半までの高度経済成長を経て物資と共に食生活も豊かとなり、各種加工食品の普及やアンバランスな食事、肥満による生活習慣病が拡大したことも原因として挙げられる。また同時期に、経済成長の副産物として水俣病などの四大公害病も発生し、公害が社会問題としてクローズアップされた。加えてサリドマイドやキノホルムなどの薬害問題が注目され始めたのもこの頃であるが、1980年代には大規模な薬害肝炎や薬害エイズの問題も表面化し、不適切な医療行政が健康被害を招いた事例として以降の医療行政に少なからぬ影響を及ぼす事例となった。
1980年に悪性腫瘍が死因の第一位となると、その後右肩上がりで増加を続け現在に至っている。中には喫煙と肺がんなど明確なリスク因子が明確で、それを除去することで発生率の低下をもたらすことが可能な悪性腫瘍もあるものの、早期発見という観点では一部子宮頚がんなどを除き、検診は費用対効果の面でまだ議論の余地も多い。
2000年には当時の厚生省により健康日本21(21世紀における国民健康づくり運動)が策定される。これは増え続ける生活習慣病の予防を目的として、10年後に目標を定め食生活や運動などの9つの分野における様々な数値目標を国レベルで設定したものである。その流れで2002年には健康増進法が公布され、自治体レベルでの取組も推進された。具体的には健康診断事業の再編や受動喫煙防止のための公共スペースの住み分けなど、生活レベルで意識されるような変化も増え、メタボリックシンドロームやマラソンブームなどの言葉と共に昨今の健康ブームにも影響を与えている。
3.医療提供体制の整備
病気が「治せる」ものになったのは、僅か100年程前であったと言ってもよかろう。ではそれまでの医学とは何であったのか。それは洋の東西を問わず「看る」ものであり、また加持祈祷も含めて様々な試行錯誤の積み重ねであったともいえる。その試行錯誤の中で、我が国でも江戸時代には漢方医学が発達した。医者が漢方薬を詰め込んだ木箱をもって患者を訪れる場面は時代劇でもよくあるシーンのひとつである。そもそも江戸時代には病院といえるものもなく、出産のための産屋を除けば、江戸中期に徳川吉宗によって設けられた貧民救済のための無料施設である小石川養生所が存在した程度である。江戸末期にはオランダ軍医ポンペが病院の必要性を説き、西洋医学を学ぶための場所として長崎養生所が設立されたが、これが日本で最初の西洋式の病院といえよう。
一方、明治期に入ってから明治政府は手術など一般に侵襲性の高い西洋医学を標準とする道を選んだ。医師が免許制になったのもその頃からである。その後明治期を通して、北里柴三郎など欧州に医学留学に行く者も現れ、彼らは積極的に西洋医学を国内に導入していき、それに伴って順天堂医院を始め全国に病院や大学医学部も増え始めた。尚、明治中期までは感染症の原因も未だ特定されておらず、コレラや赤痢などの大流行に対しては隔離するという方法が最も現実的であったため、患者は避病院と呼ばれる施設に収容された。避病院では隔離するだけで治療は行わず、正確な記録は無いが極めて高い死亡率であったといわれており、それゆえ火葬場の近くに設置されることが多かったようである。一方、精神疾患への施策も貧困で、癲狂院と呼ばれた当時の精神病院は明治中期には全国に10施設しかなかった。これら避病院や癲狂院の中には、その姿を変え現在も都立病院として残っている施設もある。
大正期に入り1921年の大学令改正に伴って、大学医学部は全国に計17(当時のソウルと台北を合わせると19)ヶ所整備された。医学部の増加と共に当然増えるのが医師の数である。全国に増えた医師は互いの研修や親睦を目的とした業種団体を各地に作り始め、やがてその法定化を望む声も広がり、1923年には先述の北里柴三郎を初代会長とする法定の日本医師会が創立された。他に強力な発言力を持つ医師の団体が存在しなかったこともあって、創立以降医師会は医療行政に少なからぬ影響力を保持し続けており、現在でも全医師の6割を会員としている。
戦時下に入ると、医師不足を解消するために高度教育よりも実践を重んじる医学専門学校が数多く設置され、旧来の大学医学部にも加えて臨時付属医学専門部が増設された。付属医学専門部に関しては戦後廃止されたが、そのような経緯もあり戦中戦後を通して29の大学医学部が新設され、1946年には全国で計46校となる。また戦後すぐに医師法や保健婦助産婦看護婦法、医療法が成立し、医療専門職の職務や医療機関に関する規定がなされた。これらの法律は改正や改題を続けながら、現在も現行法として実効力を保有している。
1950年代から60年代にかけての経済成長期には、全国に病院の建設ラッシュが起こった。数字だけで言えば、1950年の3408施設から1970年には7974施設と20年間で2倍以上に増加している。全国の殆どの自治体病院も戦後からこの時期に新設されており、そのため現在赤字財政の中で、建て替えの問題に泣かされている自治体も少なくはない。また精神科病床数の増加は特に顕著で、1950年の1万8千床から70年には約25万床にまで膨れ上がっている。背景には精神科病床には他の診療科にはない人員数の特例基準が設けられており、人件費を抑えることができたことや、措置入院の国庫負担が引き上げられたことなどもあって経営的に有利であった事情もある。私見だが、病院数の増加は高度経済成長期の日本において効率性ばかりが重要視され、効率的でないもの、つまり「老病死」は生活から切り離したところに「隔離」しようとした潜在的な日本の社会背景もあったように思う。1963年に老人福祉法が施行され、老人施設事業が認可されたこともその一端とみることもできよう。
1974年には、時の田中角栄内閣により一県一医大構想が発表される。その構想にも後押しされて、70年代には34の国公私の医学部が新設され、1979年には全国計80の医学部となり現在の形が整った。そんな折、やがて到来すると予想されていた超高齢化社会に対する不安を背景に、高度経済成長期を過ぎてもなお増え続ける病院数・医学部数に疑問を投げかける形で発表されたのが1983年の『医療費亡国論』である。時の厚生省保険局長 吉村仁は、医療費増大がやがて国を滅ぼすと医療制度改革を力説し、その後の医療費抑制政策に大きな布石を打った。この影響もあり、1984年には全国医学部の定員が最大時の7%減らされることになり、1985年の第一次医療法改正では地域医療計画の策定を通じて地域の病床数に制限が設けられた。いわゆる病床規制である。これによりそれまで一貫して拡大路線を歩んでいた医療供給体制は1980年代半ばにて楔を打たれた格好となり、その後も医師過剰論や医療費需給過剰論は展開され続けていく。病院数は1990年代前半に10000施設を少し超えた程度でその後は減少の一途を辿ったが、一方医師数に関しては、現在まで右肩上がりの増加が統計上公表されている。しかしこの増加は登録医師数であり従業医師数ではないこと、また一般診療所数は依然として戦後から右肩上がりの増加を続けていることから、開業医師数と非従業医師数が増えていて勤務医数は減少している現状が浮かび上がる。たとえ総医師数を実従業医師数として計算しても、現在の医師数は人口1000人あたり2.1人でOECD30カ国の平均3.1人には遥かに及ばない。
2004年には臨床研修医制度が必修化となり、世界に類をみなかった医局制度による医師の秩序が事実上済し崩しとなった。若い医師は意のままに自分の道を歩み始め、大学医局は労働力を失って、人手不足解消のために地域の中核病院から大学病院へと医師を引き揚げ始める。医療訴訟の増加も重なってより過酷となった労働環境に耐えかね、残された勤務医の中には病院を立ち去る者も現れ始めた。阿鼻叫喚の中、結果として地域と診療科の医師偏在が顕著となった。医師数が多いと言われる都内ですら産婦人科医不足による妊婦のたらい回し事件が起こり、救急体制の早急な整備の必要性も議論の的となった。
社会問題化したいわゆる「医療崩壊」に政府は危機感を覚え、2008年になってようやく医師不足を認識し総医学部生数の増加を閣議決定したが、果たして何年後に、その効果が現れるのだろうか。また病床規制後に人口が急増した東京近郊都市圏では、今でも人口と病床数のミスマッチにより、現場の医師は悲鳴を上げている。
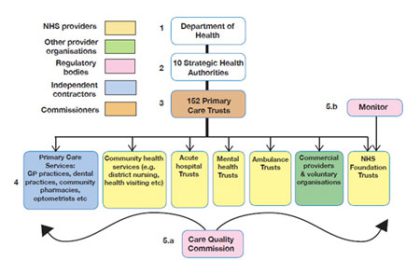
4.医療保険制度
日本は世界的にも早い段階で国民皆保険制度を達成した皆保険の先進国であったため、制度の視察に世界中から人々が訪れていた。現在は、先進国の多くで皆保険制度が成し遂げられているために隔世の感もあるが、どのような経緯でそのような流れとなったのだろうか。皮肉にも戦争が大きな役割を果たした国民皆保険制度の成立を中心に、我が国の医療保険制度の歴史について最後に述べてみたい。
殖産興業に力点がおかれた明治期においては、工場労働者の過酷な労働条件や労働組合の結成と労使交渉によるその権利獲得がひとつの時代背景であったことは先に述べた。1911年には我が国初の労働者保護立法として工場法が制定され、年少労働者の就業や女子労働者の深夜業が禁止されたが、その中には労働者の業務上の傷病を事業主が扶養する義務も定められていた。ただこの扶養義務には除外規定も多く、実際には骨抜きであったようである。
続いて1922年になると、先述したヴェルサイユ条約や国際労働機関設置などの世界的な流れにも影響を受け、我が国最初の社会保険法である健康保険法が実施された。この法律は当初は180日を支給期間の限度としており、被保険者本人に対してのみの給付であった。またドイツなどの疾病保険制度に倣い、一定額以下の年収で従業員が15人以上の工場または鉱山の労働者が対象とされた。つまり零細工場の労働者や公務員などは対象とならなかったのである。それでもこの制度はその後の公的保険制度の整備に大きな意義を残すことになる。実際に1923年には10人以上の工場に、1934年には5人以上の労働者が属する工場にと適用拡大し、35年には工場以外のブルーカラー労働者にも、そして1947年には収入による適用除外も撤廃された。この健康保険法においては保険者は政府及び政府の指導監督を受ける健康保険組合とされ、共済組合を設立し医療給付を行っていた民間企業などもその頃既に散見されていたがこれらは除外された。これら保険者は医師と直接契約を行って保険医を定めており、診療報酬なども同様に医療機関との直接契約であった。ただ保険医の決定については保険者が決めていたというよりも、実際は保険者と保健医療機関についての問題意識もそれほどなく、誕生したばかりの日本医師会が行っていたようである。診療報酬の支払いについては政府と医師会の診療請負契約に基づき、医師会を通じて配分するシステムである人頭割方式がとられた。健康保険法は1927年にようやく施行されたが、その際には負担の増える医師や労働者など各方面から不満が噴出した。政府も保険料の強制徴収権がなかったため、その2年後に徴収権を認める改正を行い、各都道府県の警察部に健康保険課を設置して治安行政の一部とまでした。保険制度の変更に伴って不満が噴出したという点では現代にもまったく通じるものを感じざるを得ない。
次に1938年に国民健康保険法が成立する。健康保険法が工場労働者を対象にしていたのとは異なり、新しい保険法は農山漁村の一般国民を対象としており、一般国民の約6割がその対象となる、諸外国にも前例のない大規模な社会保険であった。成立に漕ぎつけるには議論が紛糾したようであるが、結果的には市町村を保険者の単位とした組合形式が採用され、現在にまで形を留めることになっている。ただ当時は強制加入ではなく組合設立も加入も任意とされており、その裁量権は広範であったようである。診療報酬も組合と医師との契約で決められたが、公費の投入なしに保険者が自律的に運営できる制度であったという点は特筆すべき点であろう。尚、この成立の背景には先述したように、戦時体制における兵力供給源として農村が想定されていたことがあり、同年に国家総動員法が成立していることもその裏付けとなる。また市町村が保険者の単位となったのは、日本の農村では灌漑稲作農業を通じた村落という社会構成単位の相互扶助意識が強かったことが、主な理由として挙げられよう。
太平洋戦争が始まり戦時体制も佳境に入ると、これらの制度は一気に現在の形に似た形態をとるようになる。まず1939年に成立したホワイトカラーを対象とした職員健康保険法に、点数表による診療報酬制度や一部自己負担、家族給付が創設されると、同年ブルーカラー対象の健康保険法においても家族給付や療養給付期間が結核に限り延長されることとなった。また1942年に職員健康保険法が健康保険法に吸収されるに伴い、以前から健康保険法においても問題とされていた給付の濫用に対して患者の自己負担も導入された。そして医師の協力を確保するために、保険医の指定が組合との話し合いから行政からの強制指定に変更された。同年国民健康保険法も改正され、国民健康保険組合は任意設立であったのが行政の命による強制設立も可能と変更された。この法律もあり、翌1943年には95%の市町村に国民健康保険組合が設立される。また同43年、診療報酬は医師会を経由する人頭割方式から厚生省が定める点数単価表方式に変更された。そのため定められた総報酬を医師会を通じて配分する従来の方式に代わり、診療の結果として総報酬が発生する出来高払い制度が誕生した。尚、診療報酬点数の決定方法は日本医師会、健康保険組合連合会、国民健康保険組合などの関係団体が協議し、厚生大臣が決定する仕組みがとられた。この協議会は1950年には中央社会保険医療協議会(中医協)として整備され、2004年の中医協汚職事件とその後の中医協改革までは、長らく5名の医師枠を全て日本医師会の推薦枠が抑えるという事態になっていた。
このように眺めてみると戦時体制下での健兵確保を目的として、旧来の医療保険制度が一度に大変革を遂げ、世界に先駆けて国民皆保険体制を形作ったことは興味深い。またこれらの制度は終戦後も遺産として発展を遂げ、現在まで残されていくことになる。
戦後の混乱が残る1948年はまたひとつの節目となる。この年に健康保険法及び国民健康保険法が改正されたためである。この改定により、健康保険において各保険者が独自に定めていた保険料率に法律による上限が設けられた。また国民健康保険においては、戦後の激しいインフレなどで保険組合が機能不全に陥ることも多かった為、財政基盤強化を目的として市町村を単位として運営されていた保険組合から、市町村自らの公営事業に変更となった。それに伴い、保険料も市町村の条例によって決まるように変更された。また世帯主だけではなく、世帯員全員が原則強制加入となった。国民健康保険は保険料により経済的にも自律的に運営されることになっていたが、実際には未納の問題もあり、財政の問題は無視できなかった。そのため1953年に2割の国庫補助が実現し、ようやく財政基盤が確立した。そういった流れから1958年に成立した新国民健康保険法が1961年に実施され、我が国における国民皆保険制度が完成するのである。
国民皆保険制度の導入により、以前より誰もがより身近に医療機関に受診する機会を得たことになる。そして時を合わせて先述した病院数の増大により、この動きは加速する。また1973年にはそれまで制限のなかった高額療養費に支給制度が加わり、また同年の老人福祉法の改正により、70歳以上の老人医療費無料化が実施される。そのため1973年より医療費の増大路線は顕著となり、そのような背景も手伝って先に述べた吉村仁の『医療費亡国論』に行き着くのである。1983年には老人保健法が実施され、70歳以上高齢者に対して予防や教育に力点を置くとともに、医療費の部分負担を導入した。またサラリーマンの窓口負担が初診料だけだったものを1984年に定率1割負担へ、また1997年には2割負担へ変更し、薬剤費の患者負担も開始、入院給食有料化などの適正化策もとられた。また2000年には介護保険法が導入され、介護費は医療費から分離された。だがこのような様々な医療費抑制策をとったにも関わらず、高齢化の進展は予想を上回る速度で進み、同時に国民医療費も右肩上がりを続け、2003年にはサラリーマンの窓口負担が3割になると共に、遂に定額であった70歳以上の高齢者窓口負担にもメスが入り1割負担が導入された。
2008年には後期高齢者医療制度が満を持して施行される。しかしこの制度に対しては制度内容のみならず、前もっての情報不足など様々な批判が紛糾し、選挙を控えた野党の格好の攻撃材料となったこともあり感情論ばかりが先行した感は否めない。政府は現在新しい保険制度を検討中とのことであるが、果たして一向に留まる気配を見せない社会の超高齢化の中で誰の負担を明示することができるのか、慎重に行方を伺ってみたい。
5.まとめ
以上、3つの視点から極めて客観的に我が国の近代医療史を俯瞰してみた。
大きな流れでみると、明治期以降の試行錯誤から特に戦時体制下での曲折を経て拡大発展路線を歩み続け、80年代からは急速に進展する社会の高齢化と共に医療の適正化が求められている状況が浮かび上がる。そして本レポートでも述べてきたように、場合によっては戦前から現在まで継ぎ接ぎを繰り返しながら引き継いできた制度もあり、それらは既に制度疲労を起こしていると言ってしまってもよい。
もちろん他にも社会的背景や政治的背景なども加え、より多方面から医療を取り巻く現状を把握することも今後の課題といえる。ただ、こうして医療の歴史を俯瞰してみると、今まさに抜本的な医療制度改革が必要であるように思えてならない。また、事実を踏まえ抜本的な改革を行おうとするほどに、更に深い歴史観が必要とされ、また改革された制度が今後も持続可能であり続けるためには真の経営観が求められる。
医療制度の再構築が急務であることは間違いがない。そのためにどこまでも広がる大局観を忘れないようにしたいものである。
<参考文献>
『アジアの医療保障制度』 井伊雅子編
『日本医師会通史』 日本医師会
『厚生労働白書』 厚生労働省
他、多数
冨岡慎一の論考
Thesis
-
- 2010/12/29
- 医療・福祉・介護
入塾の経緯から卒塾に向けての思い
-
日本の近代医療史を振り返る
-
- 2010/2/27
- 医療・福祉・介護
海外の医療現場からの学び part2 英国の医療制度
-
- 2010/2/26
- 医療・福祉・介護
海外の医療現場からの学び part1 豪州の医療制度
-
松下幸之助と私と人間の本質
-
- 2009/6/28
- 医療・福祉・介護
高齢者が生き甲斐と役割をもって生きる社会の実現に向けて
-
- 2009/4/28
- 国家観
現場を重視し個々を生かす国家へ
-
波間に漂泊する「弱者」
-
生きる根拠
Shinichi Tomioka

第29期
冨岡 慎一
とみおか・しんいち
WHOコンサルタント・広島大学 客員准教授/ことのはコラボレーションクリニック 代表(医師)
Mission
次世代に繋がる地域密着型医療の提供